5 niepokojących objawów, które sugerują, że potrzebny Ci endodonta
Ból zęba potrafi skutecznie wyłączyć z codziennego funkcjonowania i odebrać radość życia nawet najbardziej odpornym osobom. Często ignorujemy pierwsze sygnały wysyłane przez organizm i sięgamy po środki przeciwbólowe w nadziei na samoistne ustąpienie dolegliwości. Niestety w stomatologii czas rzadko działa na korzyść pacjenta a zwlekanie z wizytą zazwyczaj prowadzi do powikłań wymagających bardziej skomplikowanych procedur. Rozpoznanie momentu w którym zwykłe wiercenie przestaje wystarczać jest istotne dla uratowania zęba przed ekstrakcją. Organizm wysyła nam zazwyczaj wyraźne ostrzeżenia świadczące o nieodwracalnym zapaleniu miazgi. Zrozumienie tych sygnałów pozwala na szybką reakcję i umówienie wizyty u specjalisty zajmującego się ratowaniem zębów w stanie krytycznym.
Pulsujący ból nocny i reakcja na ciepło – kiedy miazga zęba woła o pomoc
Jednym z najbardziej charakterystycznych sygnałów świadczących o nieodwracalnym uszkodzeniu miazgi jest ból pojawiający się w nocy. Pozycja leżąca sprawia że krew napływa do głowy i zwiększa ciśnienie wewnątrz zęba co przy stanie zapalnym powoduje nieznośne pulsowanie uniemożliwiające sen. Taka dolegliwość świadczy o tym że proces chorobowy dotarł głęboko do unerwionej tkanki i nie ma już odwrotu. Równie alarmującym objawem jest przedłużona reakcja na ciepło. Jeśli po wypiciu gorącej kawy lub zjedzeniu ciepłego posiłku ból utrzymuje się przez kilka minut lub dłużej po usunięciu bodźca oznacza to zaawansowany stan zapalny. Miazga zęba w takim stanie traci zdolność do regeneracji i obkurczania naczyń krwionośnych. Jest to moment w którym leczenie zachowawcze polegające na założeniu zwykłego wypełnienia nie przyniesie już rezultatu i konieczne staje się usunięcie chorobowo zmienionej tkanki z wnętrza kanałów.
Opuchlizna i przetoka dziąsłowa – widoczne sygnały zaawansowanej infekcji
Pojawienie się opuchlizny na twarzy lub w okolicy dziąsła to znak że infekcja wydostała się poza obręb korzenia zęba i zaczyna atakować otaczające tkanki miękkie oraz kość. Jest to stan bezpośredniego zagrożenia zdrowia wymagający natychmiastowej interwencji. Często towarzyszy temu powstanie tak zwanej przetoki czyli małego pęcherzyka na dziąśle z którego może wydobywać się treść ropna. Rozróżniamy stan zapalny ostry oraz przewlekły. Jeżeli ropa nie znajduje ujścia, często powstaje opuchlizna i ropień, który w niektórych przypadkach trzeba naciąć. Przewlekłe jest wtedy kiedy ropa ma ujście w postaci przetoki. Obecność przetoki paradoksalnie może przynosić chwilową ulgę w bólu ponieważ ciśnienie ropy znajduje ujście ale świadczy to o przewlekłym procesie zapalnym toczącym się w kości. Bakterie z takiego ogniska zapalnego przedostają się do krwiobiegu i mogą obciążać cały organizm wpływając negatywnie na serce nerki czy stawy. W takim przypadku antybiotykoterapia jest jedynie działaniem wspomagającym i nie zastąpi mechanicznego oczyszczenia źródła infekcji które znajduje się wewnątrz systemu kanałowego zęba.
Ból przy nagryzaniu a konieczność wykonania precyzyjnej diagnostyki RTG
Ból odczuwalny wyłącznie podczas nagryzania lub dotykania zęba językiem często wskazuje na zmiany w tkankach okołowierzchołkowych. Pacjenci opisują to uczucie jakby ząb był wysadzony z zębodołu lub wyższy od pozostałych. Taki objaw sugeruje że stan zapalny przeszedł przez otwór wierzchołkowy korzenia i drażni więzadła utrzymujące ząb w kości. Jest to sygnał którego nie wolno lekceważyć nawet jeśli ząb nie boli samoistnie. Diagnostyka w takim przypadku opiera się na wykonaniu zdjęcia rentgenowskiego oraz sprawdzeniu żywotności zęba, czasem wykonaniu tomografi komputerowej, które uwidoczni zmiany w strukturze kości wokół korzenia. Czasami przyczyną takiego bólu nie jest próchnica ale pęknięcie korzenia lub przeciążenie zgryzowe dlatego precyzyjna ocena radiologiczna jest niezbędna do postawienia trafnej diagnozy. Dopiero obraz RTG pozwala lekarzowi ocenić czy ząb kwalifikuje się do leczenia endodontycznego czy też uszkodzenie jest na tyle rozległe że konieczna będzie ekstrakcja.
Endodonta a stomatolog ogólny – dlaczego leczenie pod mikroskopem jest skuteczniejsze?
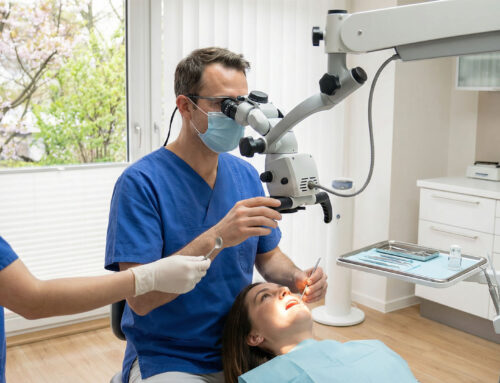
Współczesna stomatologia zmierza w kierunku wąskich specjalizacji co pozwala na osiąganie znacznie wyższej skuteczności leczenia niż jeszcze dekadę temu. Choć każdy stomatolog ma uprawnienia do leczenia kanałowego to w trudnych przypadkach wiedza i wyposażenie gabinetu ogólnego mogą okazać się niewystarczające. Doświadczony endodonta dysponuje nie tylko zaawansowanym sprzętem optycznym ale przede wszystkim umiejętnościami pozwalającymi na pracę w polu zabiegowym mierzonym w milimetrach. Różnica między leczeniem tradycyjnym a mikroskopowym to często różnica między utratą zęba a jego funkcjonowaniem przez kolejne długie lata. Wybór odpowiedniego specjalisty na samym początku drogi leczenia pozwala uniknąć powikłań i konieczności wykonywania kosztownych poprawek w przyszłości.
Precyzja nieosiągalna gołym okiem – rola dużego powiększenia w odnajdywaniu kanałów
Praca wewnątrz zęba wymaga niezwykłej precyzji ponieważ średnica kanałów korzeniowych często jest mniejsza niż grubość włosa. Leczenie bez powiększenia obarczone jest ryzykiem pominięcia dodatkowych kanałów które są niewidoczne gołym okiem. Pozostawienie w nich zainfekowanej tkanki jest najczęstszą przyczyną niepowodzenia terapii i nawrotu dolegliwości bólowych po kilku miesiącach lub latach. Mikroskop stomatologiczny pozwala na powiększenie pola zabiegowego nawet dwudziestokrotnie i oświetlenie wnętrza korzenia silnym światłem ksenonowym lub LED. Dzięki temu lekarz jest w stanie zlokalizować wszystkie odgałęzienia systemu kanałowego oraz precyzyjnie usunąć z nich bakterie. To technologiczne wsparcie sprawia że zabiegi które dawniej kończyły się usunięciem zęba dziś są przeprowadzane z sukcesem i wysoką przewidywalnością.
Trudna anatomia i zakrzywione korzenie – zadania wymagające specjalistycznej wiedzy
Każdy ząb ma inną budowę a anatomia systemów korzeniowych potrafi być niezwykle skomplikowana i nieprzewidywalna. Kanały często nie biegną prosto ale zakrzywiają się pod kątem prostym rozwidlają się lub łączą w najmniej oczekiwanych miejscach. Opracowanie tak trudnych struktur wymaga nie tylko doskonałego wzroku wspomaganego optyką ale także użycia specjalistycznych narzędzi wykonanych ze stopów niklowo-tytanowych. Są one niezwykle elastyczne i potrafią podążać za krzywizną kanału bez ryzyka jego wyprostowania czy złamania narzędzia wewnątrz korzenia. Stomatolog ogólny nieposiadający takiego instrumentarium może mieć trudność z dotarciem do wierzchołka zakrzywionego korzenia co skutkuje niedokładnym oczyszczeniem infekcji. Specjalista zajmujący się endodoncją na co dzień posiada wprawę w zarządzaniu takimi anatomicznymi wyzwaniami i potrafi bezpiecznie opracować kanał na całej jego długości.
Re-endo, czyli powtórne leczenie kanałowe – kiedy warto dać zębowi drugą szansę?
Zdarza się że ząb leczony kanałowo w przeszłości ponownie zaczyna boleć lub na zdjęciu rentgenowskim widoczna jest zmiana zapalna. W takiej sytuacji nie należy od razu decydować się na usunięcie zęba ponieważ nowoczesna endodoncja oferuje procedurę re-endo czyli powtórnego leczenia kanałowego. Jest to zabieg znacznie trudniejszy od leczenia pierwotnego ponieważ wymaga usunięcia starego materiału wypełniającego i ponownego wypełnienia. Często przyczyną problemów są złamane narzędzia pozostawione w kanale lub stopnie utrudniające przejście do wierzchołka. Takie procedury wymagają najwyższych kompetencji i cierpliwości dlatego są domeną wyspecjalizowanych endodontów. Skutecznie przeprowadzone powtórne leczenie pozwala uratować ząb i sprawić że będzie on służył pacjentowi jeszcze przez wiele lat jako filar pod koronę lub most protetyczny.
Przebieg nowoczesnego leczenia kanałowego – czego spodziewać się w gabinecie w 2026 roku?
Wizja leczenia kanałowego u wielu pacjentów wciąż budzi lęk związany z bólem i wielogodzinnymi wizytami rozciągniętymi na tygodnie. Rok 2026 przyniósł jednak standardy które całkowicie zmieniają to doświadczenie czyniąc je szybkim komfortowym i przewidywalnym. Rozwój technologii cyfrowych oraz inżynierii materiałowej sprawił że procedury endodontyczne stały się mniej inwazyjne a czas spędzony na fotelu uległ znacznemu skróceniu. Gabinety stomatologiczne coraz częściej przypominają zaawansowane centra technologiczne gdzie priorytetem jest nie tylko skuteczność medyczna ale także pełen komfort psychiczny i fizyczny pacjenta. Nowoczesne protokoły leczenia eliminują niepewność i pozwalają pacjentom wrócić do normalnego funkcjonowania niemal natychmiast po wyjściu z gabinetu.
Diagnostyka 3D i znieczulenie komputerowe – nowe standardy komfortu pacjenta
Podstawą sukcesu w nowoczesnej endodoncji jest precyzyjna diagnostyka obrazowa wykorzystująca tomografię komputerową wiązki stożkowej CBCT. To badanie pozwala lekarzowi zobaczyć ząb w trójwymiarze i dokładnie zaplanować przebieg leczenia jeszcze przed dotknięciem zęba wiertłem. Dzięki temu unika się niespodzianek w trakcie zabiegu i minimalizuje ryzyko powikłań. Równie istotna jest rewolucja w metodach znoszenia bólu. Tradycyjne strzykawki ustępują miejsca sterowanym komputerowo systemom podawania znieczulenia. Urządzenie to dozuje środek znieczulający pod kontrolą mikroprocesora co eliminuje uczucie rozpierania tkanek i sprawia że sam moment podania leku jest praktycznie niewyczuwalny dla pacjenta. Taki standard sprawia że nawet osoby z silnym lękiem dentystycznym mogą przejść przez zabieg w pełnym spokoju i bez niepotrzebnego stresu.
Oczyszczanie i szczelne wypełnianie kanałów podczas jednej wizyty
Dawne metody polegające na zatruwaniu zęba i wielokrotnych wizytach odeszły do lamusa. Obecnie złotym standardem jest leczenie jednowizytowe które jest możliwe dzięki zastosowaniu wydajnych narzędzi maszynowych i skutecznych płynów płuczących aktywowanych ultradźwiękami. Pozwalają one na szybkie i dokładne usunięcie bakterii z systemu kanałowego w ciągu jednej sesji trwającej zazwyczaj od godziny do dwóch. Po dokładnym oczyszczeniu i osuszeniu kanały są natychmiast wypełniane biokompatybilnym materiałem najczęściej gutaperką na ciepło. Ta technika zapewnia hermetyczne uszczelnienie przestrzeni wewnątrz zęba uniemożliwiając bakteriom ponowne namnażanie się. Leczenie na jednej wizycie jest nie tylko wygodniejsze dla pacjenta który oszczędza czas ale także bezpieczniejsze dla zęba ponieważ ogranicza ryzyko zainfekowania kanałów między wizytami.
Odbudowa korony zęba po zabiegu – dlaczego protetyka jest kluczowa dla trwałości efektu?
Zakończenie leczenia kanałowego to dopiero połowa sukcesu ponieważ równie ważna jest trwała odbudowa korony zęba. Ząb po leczeniu endodontycznym jest często mocno zniszczony przez próchnicę i wcześniejsze zabiegi co czyni go bardziej podatnym na złamania pod wpływem sił żucia. Zwykłe wypełnienie kompozytowe w wielu przypadkach okazuje się niewystarczającym zabezpieczeniem i nie gwarantuje długotrwałej szczelności. Dlatego w 2026 roku standardem jest wzmacnianie takich zębów za pomocą nakładów typu onlay lub koron protetycznych. Te nowoczesne rozwiązania protetyczne działają jak obręcz która spina ściany zęba i chroni go przed pęknięciem. Zainwestowanie w solidną odbudowę protetyczną jest konieczne aby wysiłek włożony w precyzyjne leczenie kanałowe nie poszedł na marne z powodu mechanicznego uszkodzenia korony zęba.
Fakty i mity o bólu w endodoncji – co musi wiedzieć pacjent przed wizytą?
Wokół leczenia kanałowego narosło wiele mitów które skutecznie odstraszają pacjentów od podjęcia decyzji o ratowaniu zęba. Strach przed bólem jest najczęstszą przyczyną zwlekania z wizytą co paradoksalnie prowadzi do pogorszenia stanu i większego cierpienia. Warto oddzielić fakty od potocznych opinii i zrozumieć że współczesna endodoncja ma na celu uśmierzenie bólu a nie jego zadawanie. Edukacja pacjenta jest elementem procesu leczenia pozwalającym na świadome podejmowanie decyzji dotyczących własnego zdrowia. Zrozumienie co dzieje się z zębem po zabiegu i jakie są alternatywy dla leczenia pozwala spojrzeć na wizytę u endodonty bez paraliżującego lęku.
Czy leczenie kanałowe boli? Obalamy najczęstsze obawy i stereotypy
Przekonanie o bolesności leczenia kanałowego wywodzi się z czasów gdy metody znieczulania były mało skuteczne a techniki zabiegowe znacznie mniej delikatne. Dziś ból podczas zabiegu jest sygnałem błędu w sztuce lub niewłaściwego doboru znieczulenia a nie nieodłącznym elementem procedury. Prawidłowo wykonane znieczulenie całkowicie wyłącza przewodnictwo nerwowe w leczonym obszarze co sprawia że pacjent nie czuje absolutnie nic poza dotykiem i wibracjami. Wielu pacjentów jest zaskoczonych że zabieg którego tak się obawiali przebiegł całkowicie bezboleśnie a niektórzy nawet zasypiają na fotelu. Dyskomfort może pojawić się jedynie przez kilka dni po zabiegu jako reakcja tkanek na leczenie ale jest on zazwyczaj łatwy do opanowania za pomocą ogólnodostępnych środków przeciwbólowych i szybko ustępuje.
Ząb martwy czy wyleczony? Jak zmienia się struktura zęba po zabiegu endodontycznym
Często słyszy się określenie że ząb po leczeniu kanałowym jest zębem martwym co u wielu osób budzi negatywne skojarzenia. W rzeczywistości ząb taki po prostu nie posiada miazgi czyli tkanki zawierającej nerwy i naczynia krwionośne która odpowiada za odczuwanie bólu i temperatury. Ząb nadal jednak tkwi w żywej kości i jest utrzymywany przez żywe więzadła ozębnej dzięki czemu zachowuje swoją funkcję mechaniczną i pozwala na normalne gryzienie. Zmienia się nieco jego elastyczność i nawodnienie tkanek co sprawia że staje się on bardziej kruchy niż ząb z żywą miazgą. Właśnie dlatego tak ważna jest odpowiednia odbudowa protetyczna która kompensuje tę utratę wytrzymałości. Prawidłowo wyleczony i odbudowany ząb endodontyczny jest pełnowartościowym elementem uzębienia i nie różni się wizualnie od sąsiednich zdrowych zębów.
Ekstrakcja czy leczenie? Dlaczego warto walczyć o zachowanie każdego naturalnego zęba
W obliczu kosztów i skomplikowania leczenia kanałowego niektórzy pacjenci rozważają usunięcie zęba jako tańszą i szybszą alternatywę. Jest to jednak myślenie krótkowzroczne które nie bierze pod uwagę długofalowych konsekwencji utraty uzębienia. Żaden implant ani most protetyczny nie jest tak doskonały jak własny naturalny ząb który jest idealnie dopasowany do organizmu i posiada naturalną amortyzację. Usunięcie zęba prowadzi do nieodwracalnego zaniku kości przesuwania się sąsiednich zębów i zaburzeń zgryzu które w przyszłości będą wymagały znacznie droższego leczenia implantologicznego lub ortodontycznego. Walka o zachowanie zęba nawet jeśli wymaga to leczenia kanałowego jest zawsze najlepszą inwestycją w zdrowie jamy ustnej. Własny korzeń zęba to najlepszy fundament jaki możemy posiadać i warto o niego dbać dopóki istnieje cień szansy na jego uratowanie.
Endodoncja – jak wybrać najlepszy gabinet dla siebie?
Wybór odpowiedniego miejsca na leczenie to decyzja która zaważy na losach Twojego zęba na wiele lat. Mieszkańcy mają dostęp do wielu gabinetów stomatologicznych ale nie każdy z nich oferuje ten sam standard usług endodontycznych. Warto poświęcić chwilę na weryfikację kompetencji i wyposażenia placówki aby mieć pewność że oddajemy swoje zdrowie w ręce profesjonalistów. Kierowanie się wyłącznie najniższą ceną lub bliskością gabinetu od domu może okazać się zgubne w przypadku skomplikowanych procedur medycznych. Świadomy wybór powinien opierać się na twardych kryteriach jakościowych które gwarantują bezpieczeństwo i skuteczność terapii.
Na co zwrócić uwagę szukając doświadczonego endodonty w Twojej okolicy?
Przeglądając oferty gabinetów w regionie w pierwszej kolejności sprawdź czy lekarz wykonuje zabiegi pod mikroskopem. Jest to absolutna podstawa nowoczesnej endodoncji i gwarancja że zabieg zostanie przeprowadzony z należytą precyzją. Warto również zwrócić uwagę czy placówka dysponuje na miejscu tomografem komputerowym co oszczędzi Ci biegania po mieście w poszukiwaniu pracowni rentgenowskiej. Dobrym wyznacznikiem jakości są także opinie innych pacjentów oraz galeria przypadków leczonych w danym gabinecie tak zwane portfolio zabiegowe. Lekarz który chętnie pokazuje zdjęcia przed i po leczeniu jest pewny swoich umiejętności i transparentny w działaniu. Nie bój się pytać o doświadczenie personelu oraz o to czy gabinet specjalizuje się w ratowaniu trudnych przypadków bo to właśnie tam znajdziesz najlepszą pomoc.
Ile kosztuje leczenie kanałowe pod mikroskopem? Czynniki wpływające na ostateczną cenę
Koszt leczenia endodontycznego może wydawać się wysoki ale należy pamiętać że jest to skomplikowana mikrochirurgia wewnątrz zęba. Na ostateczną cenę wpływa przede wszystkim liczba kanałów w zębie – leczenie siekacza z jednym kanałem będzie tańsze niż leczenie trzonowca który może mieć ich trzy lub cztery. Dodatkowym czynnikiem jest stopień trudności przypadku na przykład obecność zakrzywionych korzeni czy konieczność usunięcia złamanego narzędzia w przypadku re-endo. W cenę zabiegu wliczone jest nie tylko wynagrodzenie specjalisty ale także użycie jednorazowych sterylnych narzędzi kosztownych materiałów wypełniających oraz amortyzacja zaawansowanego sprzętu optycznego. Warto traktować ten wydatek jako inwestycję w zachowanie własnego organu jakim jest ząb co w perspektywie wieloletniej jest rozwiązaniem znacznie bardziej ekonomicznym niż ekstrakcja i późniejsze wstawianie implantu.
Jeśli zależy Ci na skutecznym i bezpiecznym leczeniu, warto skonsultować się z doświadczonym specjalistą — endodonta Kalisz pomoże dobrać najlepsze rozwiązanie dopasowane do konkretnego przypadku.